In tutto il mondo, c’è una tipologia di tumore che, da sola, rappresenta la quinta causa di morte per gli uomini.
Ogni anno, sempre globalmente, questa particolare neoplasia uccide circa 375.000 uomini, di cui circa 36.000 nella sola Italia.
Nel nostro Paese, tale tumore rappresenta quasi il 19% di tutti i tumori maschili, ed è in assoluto il tumore più diffuso.
Il cancro alla prostata è un costante pericolo per qualsiasi uomo adulto che, negli ultimi anni, ha aumentato a doppia cifra la sua incidenza sulla popolazione italiana, complice anche il progressivo ed inesorabile aumento dell’età media della nostra popolazione.
Fortunatamente, l’avanzata Chirurgia e le altrettanto avanzate terapie mediche possono curare il tumore della prostata in oltre il 90% dei casi, ovviamente se preso per tempo.
La prostatectomia è proprio lo specifico intervento d’elezione per curare il cancro della prostata ed è un intervento che, specie negli ultimi anni, è stato costantemente affinato, garantendo un’alta percentuale di successo e di sopravvivenza a lungo termine.
Leggi questa pagina per scoprire non solo cos’è il cancro alla prostata, ma anche per scoprire nel dettaglio il moderno intervento di prostatectomia: quando è necessario, come si esegue e che conseguenze può dare nella vita sessuale dei pazienti.
Che cos’è la prostata?
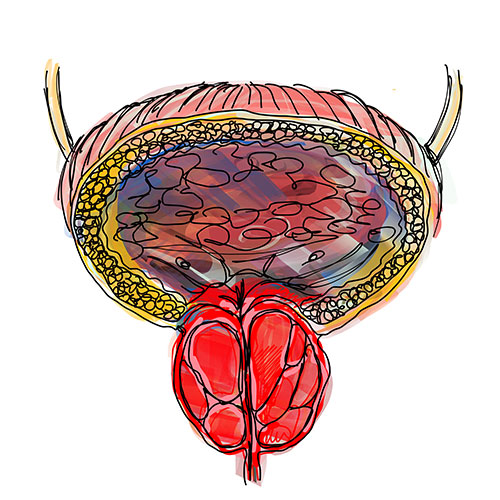
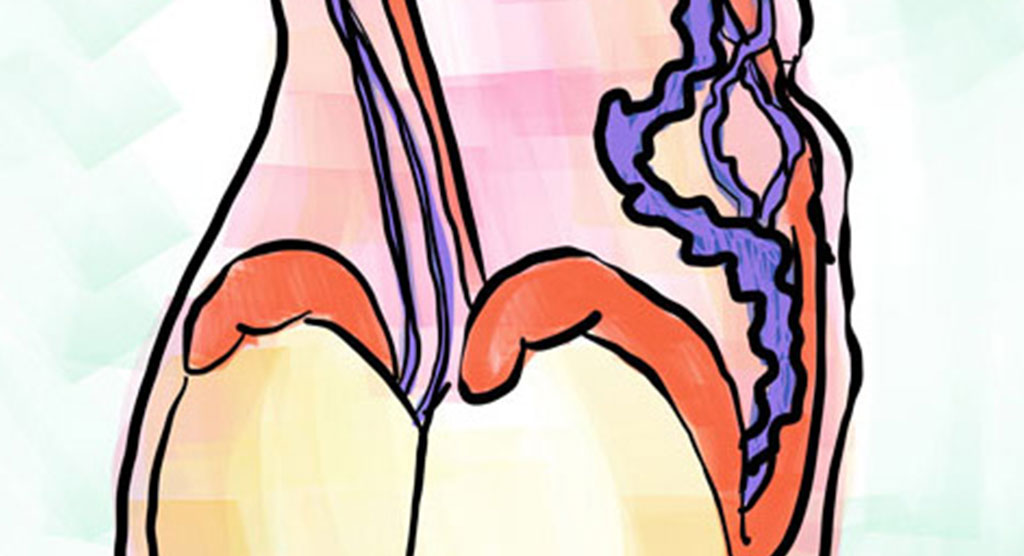
La prostata, chiamata anche ghiandola prostatica, è una piccola ghiandola presente solo nel sistema uro-genitale maschile.
È posizionata nella zona pelvica, proprio sotto la vescica, a cui risulta adesa, e davanti al retto, ad esso talmente adiacente che può essere anche apprezzata durante un’ispezione digitale.
La prostata circonda la prima parte dell’uretra, nonché è adiacente alle vescicole seminali, dove raccoglie il liquido spermatico carico di spermatozoi prodotti dai testicoli ed inviato tramite il dotto deferente dell’epididimo.
La funzione primaria della ghiandola prostatica è quella della produzione del liquido seminale che, assieme agli spermatozoi, forma lo sperma propriamente detto.
Anatomicamente, la prostata è circondata da uno spesso fascio muscolare e una ricchissima rete nervosa, essenzialmente tutt’una con quella della vescica, che governa importanti funzioni genitali del maschio, come ad esempio la capacità erettile.
Cos’è il tumore della prostata?
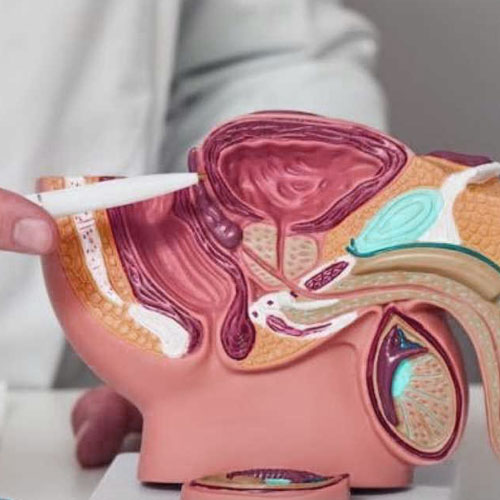
Il tumore della prostata è una neoplasia maligna, che origina da una o più cellule della ghiandola prostatica.
Si tratta del tumore maschile più frequente, specie nei soggetti che hanno superato i 50 anni d’età: si stima infatti che si può rilevare la presenza di cellule tumorali in ben il 40% degli over 50, e questa percentuale diventi via via maggiore con l’aumentare dell’età, rivelandosi praticamente sempre presente nei pazienti over 80.
Il tumore alla prostata è un cancro a sviluppo solitamente lento o lentissimo, che nella maggior parte dei casi rimane confinato nella prostata - in situ, come si dice in gergo medico - non dando origine dunque a focolai di metastasi (comunque, sempre possibili).
Questa sua crescita lenta e la sua iper-localizzazione rendono dunque possibili una grande quantità di trattamenti, sia medici che chirurgici, e la prostatectomia è proprio uno di questi.
Quali sono le cause del tumore alla prostata?
Le cause esatte dell’insorgenza del carcinoma della prostata non sono ancora note alla Medicina.
Se la causa originaria della neoplasia è, come del resto tutti gli altri tipi di tumore maligno, una crescita abnorme di cellule malformate, l’origine esatta di tale mutazione non è al momento conosciuta.
Molti sforzi della moderna Medicina si stanno focalizzando, da anni, proprio nella ricerca del meccanismo che controlla lo sviluppo e la produzione delle cellule prostatiche, a caccia di quell’anomalia genetica che causa l’inizio della replicazione incontrollata delle cellule tumorali.
Premesso ciò, sono comunque noti da anni alcuni fattori di rischio ben definiti, che sono solitamente presenti - non necessariamente tutti - nei pazienti affetti da tumore alla prostata.
Tali fattori di rischio sono:
L’avanzamento dell’età
Il tumore alla prostata colpisce quasi esclusivamente pazienti dopo i 50 anni, e questo per via delle fisiologiche modifiche ormonali del corpo degli uomini, che regolano anche la funzionalità della ghiandola prostatica.
Il carcinoma della prostata è estremamente raro nei pazienti under 40 anni, è improbabile nei pazienti under 50 ma diventa un serio pericolo nei pazienti over 50, trasformandosi in un rischio praticamente certo nei pazienti over 80.
Circa il 60% dei pazienti over 65 ha tracce di cellule tumorali nella prostata, a conferma che l’età avanzata sia il fattore di rischio in assoluto più determinante per questo tipo di tumore;
Predisposizione familiare
Vi è una netta correlazione tra lo sviluppo di tumore alla prostata e precedenti casi, in famiglia, dello stesso carcinoma.
Si stima che il rischio di sviluppare tale neoplasia sia di 2-3 volte maggiore nei pazienti che presentano già familiarità al tumore alla prostata.
Questo rischio aumenta in maniera drammatica nei pazienti con familiarità alla patologia che si è presentata prima dei 65 anni;
Etnia di appartenenza
Anche se i motivi di ciò sono tuttora ignoti alla Medicina, il tumore alla prostata si sviluppa più facilmente in pazienti di etnia africana.
In questi pazienti è altresì presente un rischio maggiore che la neoplasia si manifesti in forma aggressiva, e anche su questo ancora non vi è una spiegazione scientifica valida;
Stili di vita sbagliati
Obesità, dieta scorretta povera di fibre e ricca di grassi saturi, nonché poca attività fisica e il consumo cronico di tabacco sono fattori scatenanti noti e ormai consolidati, che aumentano esponenzialmente il rischio di tumore alla prostata.
Va necessariamente ricordato che tutti questi fattori scatenanti, sebbene aumentino esponenzialmente il rischio di tumore alla prostata, possono anche non essere presenti nel caso specifico del soggetto, o possono essere presenti solo in parte.
La causa reale dell’inizio della neoplasia, come detto poco in alto, è ancora sconosciuta alla scienza medica.
Quali sono i sintomi del tumore alla prostata?
Il tumore alla prostata, essendo solitamente a sviluppo lento o lentissimo, spesso ha una sintomatologia blanda, almeno nelle prime fasi, quando non del tutto silente.
L’asintomaticità del tumore è uno dei maggiori pericoli dello stesso poiché il paziente, ignaro dello sviluppo della neoplasia, ritarda le cure, permettendo alla massa tumorale di aumentare d’espansione.
Ecco perché, specie negli ultimi anni, ha acquistato sempre di più l’importanza dello screening preventivo, consigliato indifferentemente a tutti gli uomini dopo i 50 anni d’età, proprio per stabilire l’insorgenza precoce del carcinoma alla ghiandola prostatica.
Premesso ciò, la sintomatologia del carcinoma alla prostata si presenta solo quando le dimensioni totali del tumore cominciano a causare problemi alle vie urologiche, cioè alla minzione, oppure problemi all’attività sessuale.
Ad esempio, i classici sintomi di un tumore prostatico in fase avanzata possono essere:
- Problemi alla minzione e, in generale, nell’urinare;
- Nicturia, cioè frequente necessità di urinare la notte, durante il riposo;
- La disfunzione erettile;
- Dolore durante la minzione, e disagio generale nella zona pelvica;
- Dolore durante l’eiaculazione;
- Tracce di sangue nelle urine o nello sperma, che spesso mettono autentico terrore nel paziente
Vale la pena sottolineare che, spesso, tutti questi sintomi sono tipici anche di altre forme patologiche benigne della prostata, come ad esempio l’Iperplasia Prostatica Benigna o una prostatite.
Altri sintomi, come il sangue nello sperma, sebbene mettano autentica angoscia nel paziente, sono del tutto trascurabili, e non necessariamente sono indice di tumore alla prostata.
Ecco perché, in caso di sviluppo di una o più sintomatiche similari a quelle poco sopra in elenco, è d’obbligo non lasciarsi prendere dal panico, ma rimanere calmi e razionali, eseguendo a stretto giro di posta una visita andrologica, che potrà far luce sulla reale condizione clinica.
I casi di tumore alla prostata in metastasi sono statisticamente molto rari, in quanto è un tipo di neoplasia che, generalmente, rimane confinata nella ghiandola da cui origina, ma quando ciò accade frammenti di tessuto tumorale possono invadere il circolo ematico e linfatico, colonizzando ed aggredendo principalmente i linfonodi pelvici e del bacino.
I sintomi di un tumore prostatico in metastasi variano in base alla localizzazione dei focolai espansi, ma solitamente le cellule tumorali si accaniscono sul midollo spinale e il tessuto osseo della colonna vertebrale, dando origine a dolori e intorpidimento degli arti inferiori.
Se la massa tumorale - caso raro, ma possibile - invade e comprime anche i tessuti di vescica e retto, possono subentrare anche incontinenza urinaria e fecale.
Che cos’è l’intervento di prostatectomia?

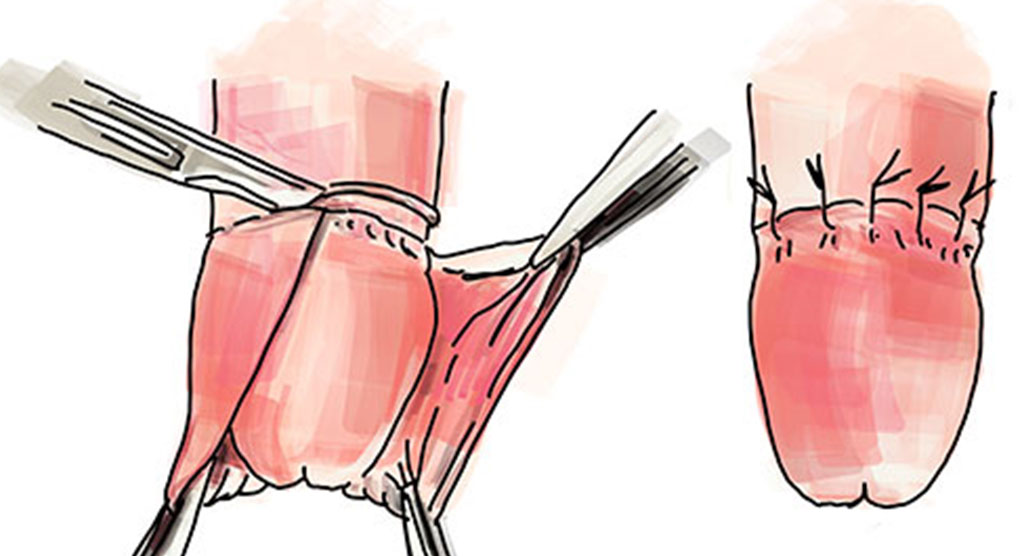
L’intervento di prostatectomia, letteralmente ‘asportazione della prostata’, è un intervento di Chirurgia Andrologica e Chirurgia Oncologica, che ha come scopo l’estirpazione di tutte le cellule tumorali che hanno invaso e danneggiato i tessuti della prostata.
L’intervento, indicato principalmente nei casi in cui le cellule tumorali siano rimaste confinate nella prostata - la maggior parte dei casi totali – consiste nell’asportazione della prostata, delle vescicole seminali e delle stazioni linfonodali pelviche.
È un intervento oncologico di alta Chirurgia Uro-Andrologica, poiché l’obiettivo della rimozione tumorale non può non tenere conto della delicata posizione della prostata e della sua importanza fondamentale per la vita sessuale del paziente.
Attualmente, il protocollo chirurgico della moderna prostatectomia è molto avanzato, essendo stato perfezionato in anni ed anni di sperimentazioni e modifiche tecniche, tanto da essere considerato, non a torto, un punto d’arrivo per l’abilità chirurgica del Chirurgo Urologo.
A cosa serve la prostatectomia?
L’intervento di prostatectomia è stato sviluppato come cura radicale del tumore alla prostata ancora confinato dentro i tessuti della ghiandola.
Questa condizione è, statisticamente, la maggioranza dei casi di tumore alla prostata, e dunque l’intervento di prostatectomia è considerato d’elezione per la cura della neoplasia della ghiandola.
Chi è il paziente ideale indicato per la prostatectomia?
Il soggetto candidato ideale per la prostatectomia è un paziente affetto da carcinoma alla prostata ma ancora in buona salute generale, con un’aspettativa di vita di almeno altri 10 anni.
L’aspettativa di vita, e dunque l’età del paziente al momento della decisione clinica, è di fondamentale importanza per questo tipo di intervento.
Datosi che la prostatectomia ha sempre conseguenze sulla vita sessuale del paziente - temporanee o definitive - e richiede un impegno, sia psicologico che fisico, notevole, l’intervento è proposto solo a pazienti che possono godere dei suoi effetti terapeutici per lungo tempo, e in cui i rischi della proliferazione incontrollata del tumore alla prostata sono concreti, categorici e non evitabili in altro modo.
Casi di carcinoma alla prostata a sviluppo lento o lentissimo in pazienti già molto avanti con l’età possono essere trattati anche con terapie non radicali, come ad esempio l’osservazione, la radioterapia o la terapia farmacologica.
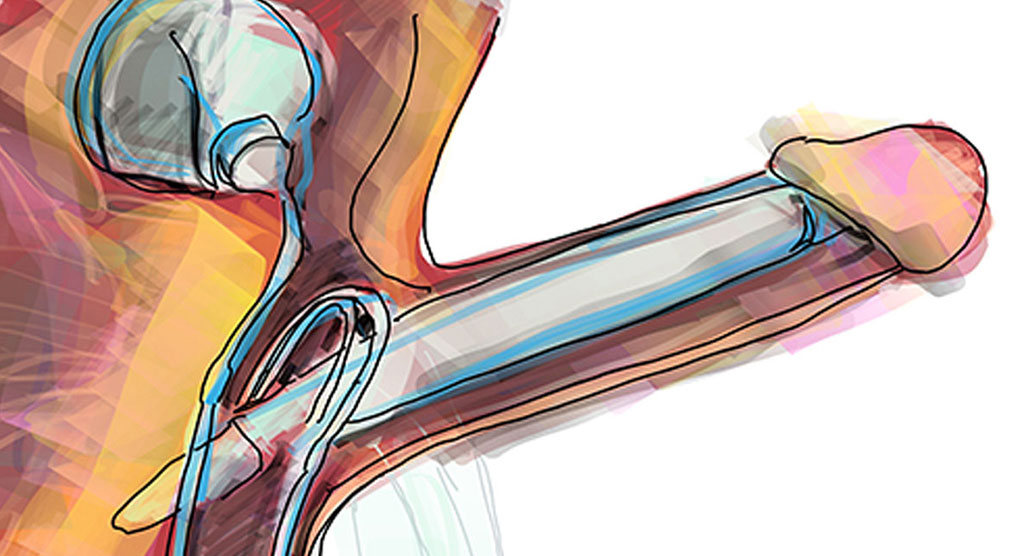
Tutti i tessuti del nostro corpo non sono esattamente 'divisi' a comparti stagni, ma sono grossomodo 'incollati' tra di loro per mezzo di un vero e proprio organo chiamato tessuto connettivo.
Questo tessuto, come il nome lascia intuire, fa 'da colla' agli organi, formando una struttura coesa e compatta.
Quando, per motivazioni terapeutiche, c'è bisogno di asportare del tessuto o, come nel caso della prostatectomia, un'intera ghiandola, il Chriurgo deve quindi scollare i tessuti prima di provvedere alla stomia.
Il problema principale della prostatectomia è che la ghiandola prostatica è praticamente adesa a un'estesa struttura nervosa che parzialmente ricopre anche la vescica, e che regola tutti i meccanismi dell'erezione.
L'intervento nerve-sparing è una tecnica pensata proprio per scollare delicatamente la terminazione nervosa dalla prostata, cercando di non danneggiarla, preservando così la funzionalità erettiva.
Come si effettua la prostatectomia?
La prostatectomia, sia radicale che totale, può essere praticata con due metodiche:
- La prostatectomia classica, definita ‘a cielo aperto’, praticata con un taglio retropubico, da cui vengono poi asportati la prostata, le vescicole seminali e i linfonodi pelvici;
- La prostatectomia robotica (denominata RARP - Robotic Assisted Radical Prostatectomy), effettuata tramite comando robotico a distanza, attraverso piccolissime incisioni-fori nell’area addominale e pelvica, in cui vengono inseriti gli strumenti robotizzati per l’intervento (pinze, porta-aghi, forbici, ecc.)
Nella prostatectomia robotica, al contrario di quanto ancora comunemente si crede, non c’è ancora un software che gestisce in autonomia l’intervento, ma lo stesso è comandato a distanza dal Chirurgo Urologo, per mezzo di un visore video e delle manopole che governano a loro volta i bracci robotici (e dunque gli strumenti).
A livello concettuale, i due interventi hanno lo stesso scopo e, fisicamente, fanno le stesse cose, cioè l’asportazione della prostata e delle sue strutture di supporto, comprese le stazioni linfonodali.
I vantaggi della procedura robotica sono una minore invasività per il paziente, che consiste in un recupero più rapido in generale, una maggiore precisione in fase di asportazione - il Chirurgo vede ingigantita, a video, tutta l’area - e l’eliminazione di fisiologici impedimenti dati dall’anatomia della mano umana, come l’impossibilità di un giro di 180° completo, nonché del fisiologico tremore in fase di incisione ed escissione.
Tutte e due le tecniche sono completate, a fine intervento, da una necessaria anastomosi vescico-uretrale, fondamentale per consentire al paziente un ritorno alla normale minzione.
Quali sono le complicanze maggiori dell’intervento di prostatectomia?
Per la delicata e particolare posizione della prostata, per le sue funzioni fondamentali per l’attività sessuale e per l’importanza che essa manifesta nella qualità di vita del paziente, il carcinoma alla prostata risolto con la prostatectomia è un intervento che può avere - e solitamente ha – complicanze nel breve periodo e conseguenze sia transitorie che persistenti.
Tra le complicanze possibili nel breve termine, possiamo annotare:
- Infezioni post-chirurgiche;
- Cedimento dell’anastomosi vescico-uretrale;
- Linfocele, cioè un accumulo di linfa nella zona operata, per via dell’asportazione delle stazioni linfonodali
Tra le complicanze rare, possiamo invece annotare:
- Lesioni di organi attigui alla prostata, come vescica, retto, uretere, ecc.;
- Emorragia grave
La conseguenza inevitabile è l’interruzione completa dell’emissione di sperma durante l’eiaculazione.
Tale complicanza è data dall’obbligatoria asportazione delle vescicole seminali e dall’escissione dei vasi deferenti provenienti dall’epididimo dei testicoli, un intervento purtroppo non evitabile in alcun modo.
Un’altra conseguenza molto comune è senz’altro la disfunzione erettile, cioè l’impossibilità o la difficoltà ad iniziare e mantenere un’erezione del pene sufficiente a completare un rapporto sessuale.
Essa si manifesta in una percentuale variabile dal 25% all’80% dei casi, anche attuando avanzate tecniche chirurgiche di ‘nerve-sparing’.
Tuttavia, la sua incidenza dopo un intervento di prostatectomia è variabile in base a molte condizioni del paziente, tra cui la sua età, la sua potenza sessuale prima dell’intervento, la conservazione inalterata dei fasci neuro-vascolari periprostatici.
Un’ulteriore conseguenza, spesso transitoria, è invece l’incontinenza urinaria, ormai ridotta solo ad una piccola percentuale di casi, e la stenosi dell’anastomosi vescico-uretrale.
Quest’ultima è una complicanza piuttosto rara, che però può presentarsi mesi o anni dopo l’intervento, e che può causare un’impossibilità di minzione e, di conseguenza, nell’espellere le urine.
Quanto è probabile la disfunzione erettile come complicanza tardiva della prostatectomia?
La disfunzione erettile dopo l’intervento di prostatectomia è sicuramente la conseguenza più temuta dai pazienti, specie quelli ancora giovani.
La casistica dell’insorgenza dell’impotenza sessuale dopo la prostatectomia è estremamente variabile, e la sua forbice è ampia: secondo gli ultimi dati, si attesta tra il 25% e l’80% di tutti i casi di pazienti trattati.
I motivi dell’insorgenza della disfunzionalità erettile dopo la prostatectomia sono molteplici, ma sono principalmente di natura neuro-vascolare:
- Danno permanente dei nervi deposti all’erezione del pene (i nervi erigendi o nervi cavernosi) o asportazione parziale degli stessi durante l’intervento di prostatectomia;
- Atrofia dei corpi cavernosi data dal ridotto apporto di ossigeno e sangue, dato da un danneggiamento delle arterie cavernose avvenuto durante l’intervento;
- Formazione di tessuto fibrotico nei corpi cavernosi stessi, dato dalla modifica della muscolatura liscia che governa il meccanismo dell’erezione;
- Atrofizzazione progressiva del pene e sua riduzione, dovuta alla scarsità delle erezioni e dell’attività sessuale post-intervento;
- Danno psicologico, solitamente complementare a quello fisiologico, dettato dalla paura del paziente a non ritenersi più sessualmente attrattivo e performante, a seguito della mancata eiaculazione di sperma e, a volte, della paura di provare dolore durante l’orgasmo
Molti dei danneggiamenti nervosi causa della disfunzione erettile possono essere prevenuti, o comunque minimizzati, dalle tecniche cosiddette ‘nerve-sparing’, rese possibili dall’intervento di prostatectomia robotica.
Durante la procedura RARP difatti, grazie alla magnificazione a video anche dei dettagli più piccoli, il Chirurgo può essere molto più preciso durante l’escissione dei tessuti della prostata, risparmiando in particolar modo le branche nervose del plesso pelvico, cioè i nervi direttamente collegati ai corpi cavernosi.
Le strutture cosiddette “Bundles neuro-vascolari”, cioè le vene, le arterie ed i nervi che decorrono postero-lateralmente alla prostata e a diretto contatto con essa, sono proprio che strutture che la tecnica ‘nerve-sparing’ cerca di preservare il più possibile.
La disfunzione erettile causata dalla prostatectomia, a sua volta causata dal danneggiamento dei Bundles neuro-vascolari, può essere combattuta, entro certi limiti, con l’idonea riabilitazione farmacologica.
Essa, specie se iniziata precocemente, già dopo le prime settimane post-operatorie, in determinati casi può riportare una condizione di buona attività sessuale del paziente.
In altri casi, statisticamente purtroppo la maggioranza, la riabilitazione farmacologica non è in grado di risolvere la disfunzione erettile, e pertanto il ricorso alla Chirurgia Andrologica e all’impianto di protesi peniena diviene l’unica terapia possibile.
Anche attuando la tecnica nerve-sparing con strumentazione robotizzata, vi è ancora un'elevata percentuale di pazienti che non riacquisterà mai la funzionalità erettiva del pene.
La statistica parla del resto chiaramente: solamente il 25% dei pazienti sottoposti a prostatectomia riacquista una buona riabilitazione sessuale.
Proprio per questo, nel tempo, sono stati introdotti gli impianti protesici con le protesi peniene, l'unica soluzione per riportare il paziente ad una soddisfacente attività sessuale.
Cos’è la riabilitazione della disfunzione erettile post-prostatectomia?
La riabilitazione erettile post-prostatectomia è una terapia farmacologica, che include anche obbligatoriamente un supporto psicologico, che ha come scopo il contrasto alla disfunzione erettile dopo l’intervento chirurgico di rimozione, parziale o totale, della prostata.
La terapia si basa sull’utilizzo di determinati farmaci (Sildenafil, Avanafil, Tadalafil, Vardenafil) che hanno come scopo primario quello di migliorare l’ossigenazione e la vascolarizzazione dei corpi cavernosi del pene.
Questi farmaci sono estremamente efficienti dal punto di vista del miglioramento vascolare della zona del perineo e dei genitali, ma hanno efficacia nulla in caso di danneggiamenti severi dei fasci nervosi, che comandano direttamente il meccanismo dell’erezione del pene.
Il trattamento prevede numerosi step e differenti dosaggi nel tempo, decisi secondo un protocollo medico modulato sulla risposta del paziente, anche in relazione al tipo di prostatectomia eseguita (con nerve-sparing oppure no).
I risultati dei trattamenti farmacologici sono molto variabili, e il paziente deve essere avvertito di ciò.
Statisticamente, si stima che solo il 25% dei pazienti sottoposti a prostatectomia successiva ad un carcinoma prostatico riacquisti la capacità di ottenere un’erezione spontanea o indotta dai farmaci e questo, va ripetuto, deve essere sempre comunicato in onestà al paziente.
La terapia di riabilitazione ha un tempo limite d’applicazione: difatti, superati i 24 mesi dalla prostatectomia e in assenza di apprezzabili miglioramenti, è estremamente improbabile che il paziente recuperi la funzionalità erettile, spontanea o indotta dai farmaci.
Che cos’è la Chirurgia Andrologica con l’impianto di protesi peniene?
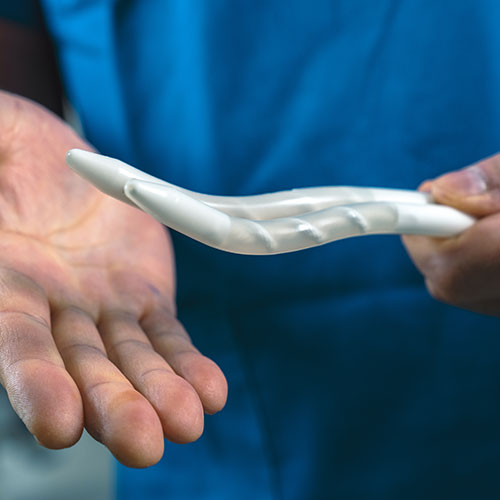
Laddove la terapia riabilitativa post-prostatectomia sia inefficace, la sola terapia possibile per ripristinare una soddisfacente vita sessuale per il paziente è quella chirurgica, che si basa sull’impianto di protesi peniene.
Questo tipo di protesi, impiantate direttamente nei genitali del paziente ed invisibili esternamente, permette di risolvere definitivamente il problema della disfunzione erettile, agendo meccanicamente sui corpi cavernosi che, ormai, non hanno più possibilità di indurirsi e dare dunque origine ad un’erezione.
La Chirurgia Andrologica per l’impianto di protesi peniene è considerata una tecnica di alta Chirurgia Urologica, possibile solo a Chirurghi di grande esperienza, che lavorano in strutture particolarmente attrezzate per questo tipo di interventi.
Quanti tipi di protesi peniene esistono?

Al momento, in commercio esistono due tipi di protesi peniene, tutte e due egualmente valide per essere utilizzate nei pazienti oncologici post-prostatectomia:
- Le protesi a volume costante, caratterizzate da un’alta affidabilità meccanica - la migliore possibile - e ottima rigidità, che mantengono il pene sempre in una posizione di durezza, ma facilmente posizionabile all’interno degli indumenti intimi;
- Le protesi a volume variabile, caratterizzate da un volume che simula in tutto e per tutto il normale meccanismo d’erezione del pene, per mezzo di una pompetta nascosta all’interno dello scroto
Non vi è una protesi migliore di un’altra: tutte e due le tipologie sono idonee per risolvere determinate problematiche specifiche per il paziente, e l’uso dell’una o dell’altra protesi è deciso dal Chirurgo Andrologo, in relazione allo stato clinico del soggetto che necessita d’impianto protesico.
A quale Medico bisogna rivolgersi in caso di disfunzione erettile dopo l’intervento di prostatectomia?
Lo specialista sanitario con grande esperienza nella diagnosi e nella cura della disfunzione erettile causata da un intervento di prostatectomia è il Chirurgo Andrologo, cioè un Medico Urologo particolarmente perfezionato nelle patologie squisitamente maschili, come per l’appunto il carcinoma della prostata, la sua cura chirurgica e l’eventuale complicanza della disfunzione erettile post-intervento.
Sei stato sottoposto a un intervento di prostatectomia e hai sviluppato la disfunzione erettile? Chiedi aiuto al Dott. Massimo Capone
Il Dott. Massimo Capone è un Chirurgo Andrologo, con oltre trent’anni di esperienza nelle patologiche andrologiche che l’intervento di prostatectomia può comportare al paziente che lo dovesse subire.
I protocolli riabilitativi del Dottore possono aiutarti in caso che tu abbia già eseguito l’intervento di prostatectomia, e abbia poi sviluppato una disfunzione erettile che ha ancora possibilità di essere curata a livello farmacologico.
Nel caso che la tua disfunzione erettile fosse di tipo grave, quindi ormai cronicizzata, e che non risponde più alle cure farmacologiche, il Dott. Massimo Capone può aiutarti a risolverla radicalmente, con l’impianto di una protesi peniena.
Nei suoi ambulatori di Trieste, Padova-Pozzonovo, Treviso-Carbonera, Cervignano del Friuli e Galatone (Lecce), il Dottore visita e riceve quotidianamente pazienti da tutta Italia, bisognosi di migliorare definitivamente la loro qualità della vita sessuale, e tornare pienamente operativi grazie alla riabilitazione post-prostatectomia, sia farmacologica che chirurgica.
il tuo Chirurgo Andrologo d'eccellenza a Trieste, Udine, Treviso, Padova e Lecce
ritorna ad una vita sessuale felice ed appagante, con l'aiuto del dott. massimo capone
Il Dott. Massimo Capone è un Chirurgo Andrologo, perfezionato nelle disfunzioni sessuali maschili più sentite, come la disfunzione erettile, l'eiaculazione precoce, l'infertilità, le malformazioni del pene e la riabilitazione sessuale.
Nei suoi studi di Trieste, Cervignano del Friuli (UD), Carbonera (TV), Pozzonovo (PD) e Galatone (LE), tutti modernamente attrezzati, il Dottore eroga visite e trattamenti specialistici di Andrologia ed Urologia, per diagnosticare e risolvere problemi alla sfera sessuale e uro-genitale come:
l'alta chirurgia andrologica per risolvere la disfunzione erettile e tornare alla piena funzionalità sessuale
- La disfunzione erettile
- I problemi erettili dei pazienti diabetici
- L'incurvamento congenito del pene
- La malattia di La Peyronie
- La fimosi
- La cisti scrotale
- La riabilitazione sessuale post-prostatectomia
- L'impianto di protesi peniene
- La terapia riabilitativa del pene con onde d'urto
nelle strutture dove opera, il Dottore esegue interventi di alta Chirurgia Andrologica con l'impianto di moderne protesi peniene, in grado di risolvere definitivamente i problemi di disfunzione erettile anche nei pazienti gravi, in cui la terapia farmacologica oppure la riabilitazione fisica non possono garantire nessun tipo di risultato.
Il Dott. Massimo Capone è uno dei massimi esperti della Chirurgia Plastica Ricostruttiva degli organi genitali maschili, e può risolvere anche i casi più complessi di incurvamento del pene, congenito o dovuto alla malattia di La Peyronie, grazie ad oltre trent'anni di esperienza nella mini-chirurgia ricostruttiva dei corpi cavernosi del pene.
Il Dottore visita nei suoi studi di Trieste, di Cervignano del Friuli (Udine), di Carbonera (Treviso), di Pozzonovo (Padova) e di Galatone (Lecce).
Ricorda che il benessere sessuale e la fertilità sono condizioni importanti per ogni uomo, a prescindere dalla sua età: il Dott. Massimo Capone può aiutarti a sentirti meglio, sicuro di te e in salute, affinché tu possa godere di un'ottima qualità della tua vita sessuale, che ti accompagni nel tuo percorso di uomo, di padre, di compagno.
Da oltre trent'anni, l'Andrologia d'eccellenza in Italia.
Per una vita sessuale felice e serena, sempre.
Tutti gli articoli sanitari presenti in questo sito sono stati scritti da Medici o informatori sanitari.
Le informazioni sanitarie sono date
secondo i principi di scienza e coscienza, senza ausilio di algoritmi generativi.
Tutti gli articoli sanitari sono materiale originale, attendibile, verificato e inviato all'Ordine provinciale di appartenenza.
Nessun articolo è stato scritto, anche parzialmente, da un'intelligenza artificiale generativa.
Tutti i disegni anatomici e le tavole mediche presenti nel sito sono stati realizzati da artisti scientifici, in possesso di Diploma Accademico rilasciato da un istituto AFAM e che hanno regolarmente superato gli esami universitari dei corsi obbligatori di Anatomia Artistica.
Nessuna tavola anatomica o disegno illustrativo presente nel sito è stato realizzato da un software di intelligenza artificiale generativa.
Le tavole anatomiche di questo sito sono quindi materiale artistico-scientifico verificato e attendibile, sempre approvato da un Medico regolarmente abilitato alla professione.
Vuoi un aiuto rapido? Chiedi al Dr. AMO!
Il Dr. AMO è il software di AI integrato in questo sito: un vero e proprio assistente Medico virtuale, che può aiutarti a trovare le informazioni sanitarie di cui hai bisogno.
È stato programmato da Medici, tecnici informatici e informatori sanitari con l'obiettivo di aiutarti a trovare le informazioni sanitarie che stai cercando, in maniera rapida e veloce.
Il Dr. AMO ti può fornire aiuto e supporto in ogni momento, e può aiutarti a trovare rapidamente le risposte alle tue domande, nonché può aiutarti a prenotare una visita con lo studio.
Tutte le informazioni che ti da il Dr. AMO provengono da un database originale di contenuti medici e sanitari, verificato da un Medico regolarmente abilitato alla professione, e l'AI è stata addestrata con la direttiva principale di proteggere la tua vita e la tua salute.
Puoi chiedere aiuto in ogni momento al Dr. AMO, cliccando sul pulsante che trovi al lato di ogni pagina del sito.
Quindi ricorda che...
- La prostata è una ghiandola maschile, posizionata poco sotto la vescica, essenzialmente adesa tra essa ed il retto;
- Il compito principale della prostata è produrre il liquido prostatico: un liquido protettivo e carico di nutrienti indispensabile agli spermatozoi per sopravvivere e raggiungere le tube di falloppio;
- La prostata ingloba la prima parte dell’uretra e si connette alle vescicole seminali, dove immette il liquido prostatico che, unito agli spermatozoi, forma lo sperma;
- Il tumore alla prostata è una neoplasia molto comune tra gli uomini, specialmente in quelli che hanno superato i 50 anni;
- Il carcinoma della prostata è sicuramente il tipo di cancro più comune per gli uomini, e pertanto il suo screening dovrebbe rientrare nelle buone pratiche preventive di tutti, specie superati i 50 anni;
- Il carcinoma della prostata è un tumore fortunatamente quasi sempre in situ, cioè che rimane localizzano all’interno della ghiandola prostatica, e questo ne favorisce il trattamento chirurgico;
- Sono rari, ma comunque possibili, i casi di cancro della prostata che ha dato origine a metastasi fuori dalla ghiandola stessa;
- Non vi è ancora unanimità di vedute riguardo alla causa originaria del cancro alla prostata, ma si ritiene che, come peraltro con molti altri tumori, esso possa essere causato da una familiarità genetica e da certi stili di vita;
- Il carcinoma della prostata è un tumore a crescita lenta, spesso lentissima, e spesso è rilevato a seguito di esami d’indagine per altre patologie;
- La prostatectomia è l’intervento chirurgico di asportazione della prostata, proposto, in alcuni casi, come cura radicale del carcinoma prostatico;
- Oltre alla prostata, nella prostatectomia radicale vengono asportate le vescicole seminali, l’ultima parte dell’epididimo e, volte, anche le stazioni linfonodali pelviche adiacenti alla prostata;
- Datosi che la prostata è avvolta da un’intensa ed estesa terminazione nervosa che controlla il meccanismo dell’erezione, spesso la prostatectomia ha come conseguenza inevitabile l’insorgenza della disfunzione erettile;
- La tecnica chirurgica ‘nerve-sparing’ permette di rispettare molto di più i tessuti nervosi della prostata, ma non è comunque garanzia di mantenimento della normale attività erettiva del pene;
- Attualmente, la prostatectomia può anche essere effettuata in procedura robotizzata, ma le percentuali di ripresa della normale attività sessuale, anche con quest’ultima tecnica, rimangono mediamente basse;
- In media, solo il 25% dei pazienti sottoposti a prostatectomia riacquista la piena capacità erettile;
- La terapia farmacologica in caso di danneggiamento della terminazione nervosa dell’erezione è totalmente inutile;
- I casi gravi di disfunzione erettile in seguito a prostatectomia possono essere risolti con l’impianto di protesi peniena
Nota deontologica
L'Andrologia, in Italia, non ha ancora una Scuola di Specializzazione riconosciuta dal Ministero dell'Istruzione.
Non è quindi legalmente possibile riportare l'aggettivo 'specialista' al Medico Andrologo, poiché tale titolo accademico è riservato solo al Medico che, legalmente, ottiene un Diploma di Specializzazione.
Come branca della Medicina, l'Andrologia è estensione naturale dell'Urologia, cioè la specialistica che studia e cura tutte le patologie del tratto uro-genitale umano, con una mirata predilezione per le affezioni squisitamente maschili.
Questo vuol dire che la formazione del Medico che intende definirsi 'Andrologo' è effettuata prevalentemente sul campo, attraverso l'esperienza diretta e i casi clinici affrontati e risolti, nonché del continuo studio ed aggiornamento professionale sulle patologie prettamente maschili.
Il Dott. Massimo Capone, iscritto all'Ordine dei Medici Chirurghi ed Odontoiatri di Trieste, tiene dunque a precisare che egli è un Medico Chirurgo Specialista in Urologia, e perfezionato poi Andrologo durante il suo trentennale esercizio della professione medica.
Quest'articolo è stato revisionato ed aggiornato dal Dott. Massimo Capone il giorno:
martedì 4 febbraio, 2025
Il Dott. Massimo Capone è un Medico Chirurgo Andrologo, specializzato in Urologia e perfezionato in Chirurgia Andrologica.
Sin dal suo percorso accademico, il Dottore si è focalizzato sulle problematiche relative alla sessualità maschile, sulla chirurgia plastica e ricostruttiva dei genitali maschili, sulla chirurgia protesica del pene nonché sui disturbi della fertilità.
Competente, affidabile, cordiale, chiaro ed esauriente nel rispondere alle domande, il Dott. Massimo Capone ha introdotto, tra i primi in Italia, il protocollo rigenerativo dei tessuti dei corpi cavernosi del pene basato sulle onde d'urto a bassa intensità.
Nei suoi studi di Trieste, Padova-Pozzonovo, Treviso-Carbonera, Cervignano del Friuli e Galatone (Lecce), il Dottore aiuta ogni giorno decine di pazienti affetti da debilitanti e psicologicamente spossanti disfunzioni sessuali come la disfunzione erettile, l'eiaculazione precoce, il calo della libido, l'infertilità maschile e la complessa riabilitazione post-prostatectomia radicale.